- Főoldal
- Bemutatkozunk
- Szakrendelések
- Szolgáltatások
- Munkatársaink
- Pácienseknek
- Kapcsolat
- Főoldal
- Munkatársaink
- Dr. Andrási László
Dr. Andrási László - Általános sebész, proktológus
-
-
Általános sebész, proktológus
-
SZTE ÁOK Sebészeti Klinika
Életrajz:
Dr. Andrási László vagyok, 1985-ben születtem Jászberényben. Az általános iskolát Jászapátiban, a középiskolát az egri Dobó István Gimnáziumban végeztem. Orvosi diplomámat 2009-ben szereztem a szegedi Szent-Györgyi Albert Orvostudományi Egyetemen.
Világéletemben orvos szerettem volna lenni, mely megvalósításához mind a szüleimnek, mind a tanáraimnak köszönettel tartozok.
2009-től az SZTE Szent-Györgyi Albert Klinikai Központ Sebészeti Klinikáján dolgozom. 2015-ben sikeres szakvizsgát tettem sebészetből kiválóan megfelelt minősítéssel. 2021-ben már egyetemi tanársegédként sikeresen megvédtem a „Minimally invasive surgery for motility disorders of the oesophagus” című Ph.D. munkámat. 2022 óta a Sebészeti Klinika ügyeletvezetői pozíciójába kerültem, 2024-ben egyetemi adjunktussá neveztek ki.
Betegellátó (klinikai és magánpraxis) munkám során az ambuláns ellátáson túl elsősorban az általános sebészet gastroenterológiai és onkológiai vonatkozású területein szereztem tapasztalatot. Laparoszkópos vagy más néven minimálisan invazív megközelítésű (nagy hasi metszést nélkülöző) műtéteket rutinszerűen végzem. Az utóbbi években a vastag és végbélbetegségek (koloproktológia) területén mélyült el a szakmai érdeklődésem, beleértve a jó és rosszindulatú betegségek ambuláns és fekvőbeteg ellátási szintjeit is.
Az SZTE Sebészeti Klinikán az általános orvosképzés III., IV. és V. évfolyam magyar és angol nyelvű hallgatóinak tartok rendszeresen gyakorlatokat, mindemellett a nyári gyakorlatot teljesítő magyar és angol nyelvű hallgatók és ösztöndíjasok mentora vagyok. A sebészet iránt érdeklődő hallgatók tudományos diákköri tevékenységét, továbbá a témáimban szakdolgozat készítését segítem.
Számos hazai és külföldi kongresszuson, értékes tanulmányúton vettem részt a folyamatos továbbképzés, másrészt munkacsoportom eredményeinek bemutatása céljából.
Családos ember vagyok, a feleségem, Mariann is orvos, három gyermekünk van: László, Adél és Alina.
Tanulmányutak:
- 2024 Lézerproktológiai továbbképzés – Kardirex Egészségügyi Központ – Győr
- 2023 Bariatriai kurzus – Jagiellonian University Hospital – Krakkó
- 2023 Colorectalis sebészeti tanulmányút (IBD és robotsebészeti profil) – St Mark’s Hospital – London
- 2022 European Society of Coloproctology (ESCP) kongresszus, Rectal Ultrasound course – Dublin
- 2022 Laparoscopic and open inguinal and ventral hernia course – Athén
- 2021 Sacralis Neuromodulatio továbbképzés – Brno
- 2021 Treatment of Haemorrhoidal Disease with TRILOGY – Bécs
- 2017 Proktológiai továbbképzés, Janssen Akadémia – Budapest
- 2014 1st Hungarian Donor Surgery Masterclass, Budapest
- 2013 10th Transplant Academy, Amsterdam, 2013
- 2009 Hasnyálmirigy és májsebészeti gyakorlat, State University of New York, Roswell Park Cancer Institute, Buffalo, NY, USA
Kutatási, érdeklődési terület:
- Klinikai vizsgálatok a minimálisan invazív nyelőcső sebészet eredményeiről
- Colorectális adatbázis
- Colorectális daganatok
- Gyulladásos bélbetegségek
- Proktológia
Társasági tagság:
- Magyar Orvosi Kamara (MOK)
- Magyar Sebész Társaság (MST)
- Magyar Transzplantációs Társaság (MTT)
- Magyar Gasztroenterológiai Társaság (MGT)
- European Society of Surgical Oncology (ESSO)
- European Crohn’s and Colitis Organisation (ECCO)
- European Society of Coloproctology (ESCP)
Filozófiám:
Sokan, sokfélék vagyunk… Vannak egészségtudatos embertársaink és léteznek olyanok is, akik csak a legvégső esetben fordulnak segítségért. Testünk jelzéseit nem szabad figyelmen kívül hagyni, hiszen akár komoly probléma is állhat a háttérben, mely kiderítése és kezelése szakszerű ellátás nélkül nem lehetséges.
Amennyiben úgy érzi, szüksége van arra, hogy meghallgassák a problémáját, netalán régóta halogatja az orvoshoz fordulás gondolatát, kérem, látogasson el hozzám bizalommal!
A minden igényt kielégítő rendelőben emberséges bánásmóddal találkozhat és egyénre szabott terápiában részesülhet, azzal a céllal, hogy szorongása feloldódjon és meggyógyuljon! Amióta csak ezt a hivatást gyakorlom folyamatosan szakmai igényességre és betegcentrikus (nem pedig betegségcentrikus) hozzáállásra törekszem. Pozitív életszemléletem igyekszem átadni betegeimnek, hogy aztán közösen érjünk egy út végére, amit úgy hívnak: gyógyulás.
Mi történik a rendelőben?
Az alapvető sebészeti betegvizsgálaton túl bőr és bőr alatti elváltozások (anyajegyek, jóindulatú zsírdaganat, atheroma, benőtt köröm, idegentest) helyi vagy vezetéses érzéstelenítésben történő ambuláns kezelését/eltávolítását végzem. Bőrgyógyászati eltérés eltávolítása esetén előzetes bőrgyógyászati szakvélemény szükséges!
Végbéltáji panaszokkal érkezők esetében (aranyeresség, csomóérzés, véres széklet, végbéltáji fájdalom, végbéltáji váladékozás) célzott kikérdezést követően alapos proktológiai diagnosztikát végzek, mely a következőkből tevődik össze: a végbéltájék bőrterületének átnézése, a végbél ujjal történő áttapintása, a végbél alsó 5-8 cm eszközös vizsgálata (anoscopia), továbbá a teljes végbél tükrözése (rectoscopia), szükség esetén mintavételezés (szöveti/mikrobiológiai).
Hangsúlyozom, hogy viszonylag rövid és fájdalommentes vizsgálatokról beszélünk! Nagyon fontos ugyanakkor a végbél vizsgálat előtti kiürítése (pl. hashajtó kúppal vagy mini-beöntéssel), hiszen csak kellően jól vizsgálható területről lehet érdemi véleményt nyilvánítani!
Alapos kikérdezés és a gondos szakvizsgálat után a következő diagnózisok igazolódhatnak: aranyeresség (nodus haemorrhoidalis), végbélrepedés (fissura ani), végbél sipoly (fistula ani), végbél tályog (asbcessus periproctalis/perianalis), végbéltáji növedékek (jó vagy rosszindulatú), perianalis bőrbetegségek.
Természetesen a felállított diagnózistól függően más és más terápiás lehetőség áll rendelkezésre, de összességében a proktológiai problémák jelentős része altatást igénylő műtét nélkül is nagyon jól gyógyítható. A javasolt életmódbeli, diétás tanácsokon és a gyógyszeres kezeléseken túl léteznek a rendelőben is elvégezhető ambuláns eszközös terápiás/diagnosztikus alternatívák: pl. analis thrombectomia, gumigyűrű ligatura (aranyér), tályog feltárás (végbéltályog), szövettani mintavétel (növedékek).
Amivel fordulhatnak hozzám:
- Bőr és bőralatti elváltozások (pl. festékes anyajegy, atheroma, lipoma, fibroma, benőtt köröm)
- radiofrekvenciás vágó használatával, atraumatikus technika
- Hasfali-, köldök- és lágyéksérvek különböző típusai
- ellátásuk preferáltan laparoszkóposan (pl. TAPP, IPOM, háló beültetéssel) fekvőbeteg intézetben, többnyire egynapos sebészet keretein belül
- Epehólyag kövesség, epehólyag polypus, egyéb epehólyag rendellenességek,
- laparoszkópos megközelítéssel
- Bélbetegségek
- Krónikus autoimmun gyulladásos kórképei (pl. colitis ulcerosa és Crohn betegség)
- Jóindulatú (pl. sigma diverticulosis, mélyen infiltráló endometriosis)
- Rosszindulatú megbetegedései (vastagbél és végbél daganat)
- valamennyi esetben a hasi szakasz preferáltan laparoszkóposan, bélmentő technikával, fejlett endoszkópos vágóeszközökkel és varrógépekkel, végbél betegségek esetén transanalis megközelítéssel
- Végbélsipolyok – Fistula ani
- Seton drainage, fistulectomia, advancement-flap műtét, Fistula Laser Closure – FiLaC
- Végbélrepedés – Fissura ani
- Botox injekció, flap zárás, sphincterotomia
- Aranyér betegség – Nodus haemorrhoidealis
- Fergusson, Milligan-Morgan
- Doppler Guided Haemorrhoid Artery Ligation and Recto Anal Repair – DG HAL-RAR, Longo, Laser hemorrhoidoplasty – LHP
- Palliatív sebészeti ellátás
- tápláló szonda beültetés, stoma képzés és korrekció laparoszkóposan
- Sinus pilonidalis (keresztcsonti cysta)
- hagyományos
- minimálisan invazív: Sinus Laser Closure – SiLaC
- Széklet inkontinencia és nehezített székletürítés komplex diagnosztikája (beleértve a 3D végbél ultrahangot is) és kezelése
- Nehezen gyógyuló sebek
- intelligens kötszerek
- negatív nyomásterápia – negative pressure wound therapy – NPWT
Sebészeti beavatkozások
Sérvek (Hernia inguinale, Hernia parietis abdominis)
A hasfalon, lágyéktájon megjelenő kidomborodások igen gyakori, jóindulatú kórképek. Fiatal kortól az aggastyánkorig előfordulhatnak, kialakulásuk legtöbbször hasfalgyengeségre, fizikai megterhelésre, esetleg előzőleg hason végzett műtétekre vezethetők vissza. Jóindulatú természetük ellenére fájdalmat okozhatnak, folyamatosan növekedve rontják az életminőséget, valamint a kizáródás veszélyét hordozzák magukban. Különösen az idősebb korban jelentkező sérvek esetében érdemes kizárni rosszindulatú daganat lehetőségét. Kezelésük műtéti, mely során – lehetőleg egy programozott műtét alkalmával – a sérvtartalom hasüregbe való visszahelyezése után a hasfal varratokkal és/vagy hálóval történő megerősítése a cél.
Az orvoshoz fordulás halogatása a későbbi szövődmények arányát (hosszabb gyógyulás, nagyobb műtét utáni fájdalom) és a bonyolultabb műtéti eljárások szükségességét (pl. béleltávolítás) emelhetik. Lágyéksérvek esetében a laparoscopos megoldás (transabdominalis-praeperitonealis – TAPP) során legfeljebb 1 cm-es vágásból végezzük a műtétet. Ekkor a hasüregben operálva a hashártya behasítása után, annak hasfal felé eső részére kerül a háló. Nagyobb, régebb óta növekvő sérveknél, vagy súlyos társbetegségek meglétekor a hagyományos/nyitott műtét lehet az egyetlen lehetőség. A hasfal öltésekkel való megerősítése után itt is háló beültetés alkalmazandó. A minimálisan invazív műtét nagy előnye a relatív posztoperatív fájdalommentesség és a rövidebb felépülési idő, ami nagyjából 3-4 hét. A rehabilitációs periódusban fontos, hogy az szigorú fizikai kímélettel teljen a későbbi kiújulás megelőzése miatt.
Epekövesség (Cholecystolithiasis)
Az epehólyagkövesség legtöbbször zsíros, fűszeres étel fogyasztása utáni jobb bordaív alatti/felhasi fájdalom formájában mutatkozik meg, nem ritkán azonban teljesen tünetmentes is lehet. Amennyiben lázzal szövődik és az ultrahang vizsgálat során rétegezett fal, az epehólyag mellett folyadék is látszódik, abban az esetben epehólyag gyulladás áll fenn. Ilyen esetben tüneti terápia, diéta mellett az epehólyagot nyugalomba helyezhető. Az epehólyag kövesség egy későbbi időpontban, műtéttel kezelendő.
Az eljárás során laparoscopos technikával történik az epehólyag eltávolítása. Célszerű gyulladásmentes időszakban elvégezni a műtétet, mivel így lényegesen kisebb a szövődmények fellépésének esélye és hamarabb gyógyul a beteg. Ritkán, a bonyolultabb anatómia és fokozott gyulladásos jelek esetén a nyitott műtét nem kerülhető el. A minimálisan invazív műtét utáni lábadozás intézetben 1-2 nap, a teljes gyógyulás kb. 4-6 hét. Mind a műtét előtt, mind utána szigorú epekímélő diéta, bő folyadék fogyasztás javasolt. Epehólyag nélkül, megfelelő diétával kiváló életminőség érhető el hosszútávon.
Gasztrointestinalis sebészet
A nyelőcső, gyomor, vékony és vastagbél jó és rosszindulatú elváltozásai komplett gasztroenterológiai kivizsgálás után kerülhetnek műtétre. A nyelőcső pharyngooesophagealis vagy más néven Zenker-diverticulumai (nyelőcső kiboltosulásai) a nyaki szakaszon alakulnak ki általában az izomapparátus kóros működése (spazmus, elégtelen relaxáció) következtében megemelkedő nyelőcsövön belüli nyomás következtében. A nyelőcső diverticulumai a rekeszizom magasságában, közvetlenül a gyomorszáj előtt alakulnak ki.
A leggyakoribb nyelőcső mozgási (motilitási) zavar az achalasia és a diffúz nyelőcső spazmus, ritkábban az ún. „diótörő oesophagus” és a magas nyomású alsó nyelőcső szfinkter (LES). Az izomműködés zavara miatt a nyelőcső nem képes ellazulni, ezáltal a táplálék nem, vagy csak nehezítve ürül a gyomor felé. A következmény gyakori hányás, emésztetlen étel felöklendezés, hosszútávon súlyos nyelőcső tágulat, mely a nyelőcső fal elvékonyodásával, akár rosszindulatú daganat kialakulásával szövődhet. A gasztroenterológiai diagnosztikában a rutin vizsgálatokon felül a funkcionális tesztek elengedhetetlenek (nyelőcső pH és manometria).
A funkcionális nyelőcső elváltozás lokalizációjától, annak manifesztációjától (Zenker diverticulum, epiphrenalis diverticulum, achalasia cardiae) és műtéti típus megválasztásától függetlenül az összes sebészi terápiás törekvés a kóros izomműködés megszakítását célozza (myotomia), a másodlagosan keletkezett organikus eltérés (gurdély) eltávolításával vagy anélkül. A diverticulumok konzervatív kezelésre nem tudnak meggyógyulni, az idő múlásával fokozatosan növekednek. A motilitási elváltozásoknál a műtéti terápia csak panaszokat okozó esetekben indokolt.
Vastag és végbélsebészet (Colorectalis sebészet)
A vastagbél jóindulatú elváltozásai között tartjuk számon a vastagbél diverticulosist. A betegségre jellemző, hogy apró hólyagocskák képződnek a meggyengült vastagbél falán, elsősorban a sigmabél területén (a végbél előtti bélszakasz, a bal alhas területén). A hólyagok vékonyak, sérülékenyek, bennük székletrögök helyezkedhetnek el. Diétahiba, helytelen táplálkozás (zsíros, fűszeres, magvas ételek fogyasztásakor), kevés folyadék bevitele után jelentkező bal alhasi fájdalom, láz, ritkább esetben véres széklet az elváltozás gyulladására hívhatja fel a figyelmet (diverticulitis). Ekkor sürgős diagnosztika általában elengedhetetlen (labor, hasi ultrahang és vagy hasi CT). Későbbi kivizsgálás során a vastagbéltükrözés sem maradhat el (colonoscopia).
A diverticulitis jól kezelhető konzervatív úton (koplalás, antibiotikum, jegelés), de szövődmények (tályog, perforáció, uralhatatlan vérzés) megjelenésekor, valamint sűrűn visszatérő gyulladásos állapotok miatt sebészeti kezelés javasolt. Optimális esetben bélelőkészítést követően laparoscopos technikával történik a műtét, egy mini metszésből pedig a beteg bélszakasz eltávolítása és a tápcsatorna folytonosságának helyreállítása bélvarrattal. Természetesen, mint minden más műtétnél, így itt is adódhat nehézség a korábbi gyulladásos jelek vagy anatómiai rendellenesség miatt, melyek konverziót (nyitott műtétre való áttérés), vagy átmeneti jelleggel stóma (vendégnyílás) készítést tehetnek szükségessé. A minimálisan invazív eljárás nyújtotta előnyök ennél a beavatkozásnál is érvényesülnek, nevezetesen kisebb a műtét utáni fájdalomcsillapító igény, korai mobilizáció, a bélműködés korai visszatérése és a gyorsabb felépülés.
IBD (Inflammatory Bowel Disease, Gyulladásos bélbetegségek)
A kórkép két leggyakrabban előforduló képviselője a Crohn-betegség és a colitis ulcerosa. Mindkettő krónikus autoimmun betegség, mely a béltraktust és/vagy a végbél közvetlen környezetét (perianalis regio) érinti. A betegség lefolyása remissiokra (nyugalmi időszakok) és relapsusokra (fellángolási időszakok) osztható. A terápia célja a tartós remissio elérése, melyben a gyógyszeres kezelés érvényesül elsősorban. Manapság a legkorszerűbb biológiai kezelés is rendelkezésre áll, mely sok esetben formál jó alternatívát a műtét mellett/helyett. Amennyiben az IBD-ben szenvedő páciens betegsége gyógyszerrel nem tartható egyensúlyban, akkor sebészeti kezelés javasolt.
Crohn betegség esetében a bélben kialakult szűkület(ek) ill. hasüregi szervek körül képződött sipolyok, tályogok megoldása igényelhet műtétet, míg colitis ulcerosában a masszív vérzés, kiterjedt gyulladás és fokozott malignitási hajlam (rosszindulatú daganat kialakulásának esélye, elsősorban hosszú betegségfennállás esetén). A műtéti repertoárban a szűkületeket hordozó bélszakaszok kimetszése, sipoly-járatok kiirtása, a részleges és teljes vastagbél eltávolítás is megtalálható.
Valamennyi eljárás laparoscoposan is elvégezhető. A gyógyhajlam, a tápláltsági állapot, a műtétek időzítése és a betegség természete mind mind olyan tényező, melyet figyelembe kell venni. IBD-nél egyértelműen egyénre szabott terápiát tervezünk, mely alapja szerencsés esetben egy szoros gasztroenterológus-sebész együttműködés.
Colorectalis daganat (Vastag és végbélrák)
A hazai populációban sajnálatos módon „előkelő” helyen szerepelnek a colorectalis daganatok mind az előfordulási, mind a halálozási statisztikákban. Az oka egyfelől genetikai, másfelől a környezeti/táplálkozási szokásokban keresendő (mozgásszegény életmód, zsíros, fűszeres étkezés, kevés rost, kevés folyadék). Véres széklet, fogyás, emésztési panaszok (gyakori puffadás, görcsölés) esetén mindig gondolni kell vastagbél daganatra, még fiatal korban is. Az előrehaladott életkor valamint a családi halmozódás is kockázati tényező lehet. Némely esetben teljesen tünetmentesen is kialakulhat rosszindulatú elfajulás, mely később csak előrehaladott állapotban „mutatja meg” magát (bélelzáródást, távoli áttétet okozó tumorok).
Az onkológiai sebészetre (daganatokkal foglalkozó sebészetre) kifejezetten jellemző, hogy akkor van a betegnek legjobb esélye a gyógyulásra, ha a betegséget korai stádiumban diagnosztizáljuk és kezeljük. Éppen ezért nagyon nagy jelentősége van az 50 év felett korosztály szűrésének (széklet teszt és colonoscopia), hiszen számos rákelőző folyamat felkutatható és eltávolítható lényeges megterhelés nélkül endoscopos úton. Amennyiben az felfedezett elváltozás nem alkalmas endoscopos kezelésre, abban az esetben sebészeti terápia javasolt. Operabilis folyamatnál, ha műtéti kezelés indokolt a beavatkozás típusát a daganat lokalizációja határozza meg, mely célja elsődlegesen minden esetben kuratív, más szóval a beteg teljes meggyógyítása. Az eltávolított mintának tartalmaznia kell a daganatos bélszakaszt kellő biztonsági zónával és a hozzá tartozó, nyirokcsomókat tartalmazó bélfodrot (mesenterium). Optimális esetben hasonlóan a többi vastagbélen végzett műtéthez, bélelőkészítést követően laparoscopos technikát alkalmazunk, a tápcsatorna kézzel vagy géppel történő helyreállításával.
Nehezített műtéti szituáció, kiterjedt alapbetegség esetén konverzió (nyitott műtétre való váltás) és/vagy palliatív műtét válhat szükségessé. Utóbbi azt jelenti, hogy a daganat teljes eltávolítása nem lehetséges, elsődleges cél a további komplikációk megelőzése (pl. bélelzáródás). Ehhez gyakran speciális sebészeti beavatkozás, pl: belső bypass (ún. megkerülő anastomosis) vagy stóma képzés válik szükségessé. A szövettani lelet birtokában egy ismételt onkoteam megbeszélés dönt a beteg későbbi sorsáról (szoros követés vagy onkológiai kezelés). A sikeres felépülés, panaszmentesség záloga a szigorúan betartott diéta is (salakmentes diéta, bő folyadék, puffasztó ételek kerülése).
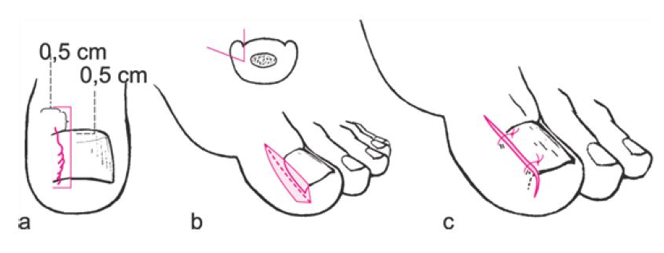
Unguis incarnatus (Benőtt köröm)
A benőtt köröm elsősorban a helytelen körömvágástól, szűk cipő viselésétől, vagy a nem kielégítő láb és körömhigiéniától alakulhat ki. Nem szakszerű kezeléskor gyakori a köröm deformációja, valamint a recidiva.
Terápia. A hagyományos próbálkozások általában csak késleltetik a beavatkozást, emiatt javasolt ékkimetszést végezni. Fontos a kiváltó okok felderítése, hogy az ismételt kialakulás elkerülhető legyen a jövőben.
Sebkezelés
Sebészeti rendelőnkben akut és krónikus (nehezen gyógyuló) sebek kezelésével is foglalkozunk. A kezelési taktikánk az ún. holisztikus megközelítésen alapul, mely nem kizárólag a seb típusára koncentrál, hanem figyelembe veszi a beteg általános állapotát (társbetegségek, gyógyszerek, szociális helyzet) is. Részletes állapotfelmérést követően egyénre szabott, modern sebkezelési tervet állítunk fel, mely sikeres kivitelezéséhez a lehető legkorszerűbb kötszereket alkalmazzuk. A folyamatot részletesen dokumentáljuk, igény esetén lehetőség van házi betegápoló szolgálat bevonására is.
-